1.神经症性障碍是以焦虑、强迫等为主要临床表现的一组精神障碍。
2.强迫症的基本特征:①反复出现的强迫思维或强迫动作;②患者体验到观念或冲动系来源于自我,但违反自己的意愿,使自我强迫和自我反强迫共存;③患者能意识到强迫症状的异常性,但无法摆脱。
3.强迫症主要临床表现:强迫思维、强迫情绪(恐惧/担心)、强迫意向、强迫动作和行为、自知力不完整。
4.强迫行为:一种是强迫思维导致的不由自主的顺应性行为,开始是随意的,久之行为本身也具有强迫性。常见的有强迫洗涤、强迫检查、强迫询问、强迫计数、强迫注视等;另一种是对抗性行为,如默念或出声地说道德箴言、政治口号或无关的词句或文章,如背诵唐诗之类,主要为了转移注意力,也可用仪式化行为对抗强迫现象。
5.强迫思维:强迫表象、强迫联想、强迫回忆、强迫性穷思竭虑、强迫对立思维等。
6.强迫症的药物治疗:①SSRI类抗抑郁药:舍曲林、氟西汀、氟伏沙明、帕罗西汀是治疗强迫障碍的一线药物。治疗强迫障碍的剂量一般高于治疗抑郁发作的剂量,且治疗时间需要更长。②TCA:氯米帕明因其心血管不良反应、抗胆碱能不良反应、药物相互作用等,通常作为强迫症二线治疗药物,通常经过1~2种SSRI类药物治疗无效,才选择氯米帕明。③常用抗焦虑药物;阿普唑仑、艾司唑仑、劳拉西泮、硝西泮,仅作为SSRI类药物的联合用药。
7.强迫症的心理治疗:①精神动力学治疗;②认知行为治疗:强迫障碍的一线心理治疗;③支持性心理治疗;④森田疗法。
8.森田疗法认为是治疗强迫障碍的经典疗法,该方法的治疗原则是顺其自然,为所当为。该方法认为,强迫障碍症状的存在是无法通过自己的意志克服的,只有坦然面对和接受,接受各种症状的出现,把心思放在应该去做的事情上,在症状存在的同时以自然的态度去追求自己的生活目标,才能打破“思想矛盾”、阻断焦虑的发生。
9.恐怖症的基本特征:①患者对某种场合或客体发生强烈的恐怖,明知过分、不合理、不必要,却无法控制;②在恐惧发作时伴有显著的自主神经症状;③对恐惧的对象有回避行为;④由于不恰当的恐惧和回避行为,影响正常的生活和工作。
10.恐惧症的心理治疗:①暴露治疗;②认知疗法(矫正患者对恐惧的不合理认知);③社交技能训练和团体治疗。
11.恐惧症的药物治疗:①苯二氮卓类药物,可在一定程度上减轻患者的焦虑症状,但是作用时间短,不适合单独使用,也不适合长期使用,需要联合抗抑郁药或非苯二氮卓类抗焦虑药物,以免产生药物依赖。②抗抑郁药,目前具有抗焦虑作用的抗抑郁药对恐怖症都有一定疗效,如5-羟色胺再摄取抑制剂,5-羟色胺和去甲肾上腺素再摄取抑制剂,一般需要2~4周才能起效,需要持续治疗9~12个月,如较早停药可能复发。
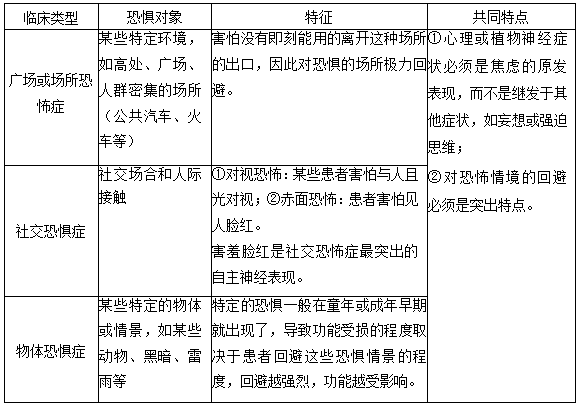
12.恐怖症临床类型:广场恐怖或场所恐怖症、社交恐惧症、单纯恐怖症(物体恐怖症)。
13.惊恐发作临床表现:①在没有客观危险的情景下突然出现强烈的恐惧,发作时有濒死感、失控感,同时伴有自主神经系统症状;②发作突然,10分钟内达到高峰,一般不超过1小时,可自行缓解;③发作时意识清晰,事后能回忆发作的经过。④多数患者在发作间歇期因担心再次发作而紧张不安,并可出现自主神经活动亢进的症状;⑤多数患者有回避单独外出的倾向和行为;⑥患者可同时伴有抑郁症状。
14.焦虑症(惊恐发作和广泛性焦虑)基本特征:①以焦虑、紧张、恐惧为主要临床表现;②伴自主神经系统症状和运动性不安;③患者的焦虑情绪并非由于实际的威胁所导致,或其紧张、恐惧的程度与现实处境不相适;④患者为此感到十分痛苦,自知力存在。
15.与焦虑症有关的心理防御机制主要有:压抑、置换、退行,疑病等。主要的心理冲突为来自于本我的性驱力的冲动与超我的冲突。自我在难以协调和解决这些冲突时,就启动上述防御机制,形成具有保护个体免受羞愧与自责的焦虑和躯体不适症状。
16.广泛性焦虑临床表现:①表现为无明确对象和具体内容的焦虑和紧张不安(自由浮动式焦虑)。或对现实生活中的某些问题过分担心和烦恼;②常感到心烦意乱,怕有祸事临头;伴有自主神经症状、失眠、注意力集中困难、易被惊吓及运动性不安等。
17.躯体形式障碍分类中,主要包括躯体化障碍、疑病障碍、躯体形式的植物功能紊乱和持续性躯体形式疼痛障碍等。
18.躯体化障碍是一种以多种多样、经常变化的躯体症状为主的神经症。本病女性远多于男性。多为慢性波动性病程,很少完全缓解,多在成年早期起病。
19.躯体化障碍临床表现:①症状可涉及身体任何系统或器官,最常见的是胃肠道不适(如疼痛、打嗝、反酸、呕吐、恶心等);②异常的皮肤感觉(如痛痒、烧灼感、刺痛等);③皮肤斑点,性及月经方面的主诉也很常见;④患者存在明显的抑郁和焦虑情绪。
20.躯体化障碍存在各式各样,变化多端的躯体症状至少2年,且未发现任何恰当躯体解释。
21.部分躯体化障碍患者可以辅以抗焦虑药和抗抑郁药治疗。但必须认识到躯体化障碍患者服用药物很难控制,会导致药物滥用或依赖,甚至服用过量药物自杀。因此,应选择副作用小、安全性高的药物,如SSRIs类药。
22.躯体化障碍的心理治疗比较困难,必须建立一个稳定的治疗联盟,其基础是患者较为强烈的治疗动机和良好的医患关系。
23.疑病症主要表现为对自身健康或疼痛过分担心,认为已患有某种严重的疾病,诉说的症状绝大多数的不适都和头颈部、腹部及胸部有关,主要症状是疼痛。
24.疑病症患者似乎对症状的真实性、意义或产生原因更为关心。例如,主诉头痛的疑病症患者更关心是否是“肿瘤”造成了头痛,而不是头痛本身。
25.疑病症最常用的三种治疗方式:支持性心理治疗(建立稳定的工作联盟)、认知行为治疗(挑战错误假设和避免回避行为)和精神药物治疗(可以考虑使用抗抑郁药治疗,主要是SSRIs)。
26.分离性障碍共同特点:部分或全部丧失对过去的记忆、身份和意识,即刻感觉和身体运动控制及整合功能的障碍。患者可以有遗忘、漫游、人格改变等表现。
27.分离性遗忘不存在脑器质性障碍。
28.分离性遗忘主要表现为突然出现的不能回忆自己个人重要的事情(例如姓名、职业、家庭等)。主要特点是记忆丧失,通常是重要的近期事件,不是由器质性原因所致,遗忘范围之广也不能用一般的健忘或疲劳加以解释。遗忘可以是部分性的和选择性的,一般都是围绕创伤性事件,如意外事故或意外亲人亡故。遗忘一般突然缓解,且很少复发。
29.相当高比例的分离性遗忘能够自行缓解,除了给予心理支持,并不需要特殊的治疗。
30.分离性遗忘的心理治疗:①催眠治疗是最有效治疗方法。催眠有助于恢复失去的记忆。②精神分析治疗:在患者恢复记忆后,仍需要全面进一步的心理治疗,特别是精神分析治疗,帮助患者领悟促使其产生如此深的分离性症状的内在冲突所在,使人格分离的各部分逐步整合并稳定。
31.分离性漫游:表现为遗忘和身体的逃走。指患者在觉醒状态下突然从家中或工作场所出走,往往离开的是一个不能耐受的环境,进行无计划、无目的的漫游。此时患者意识范围缩小,但能进行日常的基本生活和简单的社交接触。有的患者忘掉了自己既往的经历,以新的身份出现。漫游可持续几十分钟到几天,有的可以更持久。这种发作突发突止,清醒后患者对病中的经历不能完全回忆。
32.分离性漫游往往出现在面对重大的创伤事件时,患者本人的病理心理素质和成长于破损家庭的历史可以使其易于出现。
33.分离性漫游障碍的患者,具有强烈的分离性焦虑和自杀或杀人的冲动意念。
34.分离性漫游的恢复可如起病一样迅速,且很少复发。患者前来就诊时,很少还处于漫游状态。但对于这种患者,催眠或阿米妥检查对于重新获得有关身份的资料有帮助。
35.分离性漫游的表现包括了遗忘和身体逃走两大特征,分离性遗忘只有遗忘一个特征。
36.分离性运动和感觉障碍主要表现为感觉、运动功能丧失或部分障碍。找不到可解释症状的躯体疾患,但患者的表现却恰似真“有病”。病前往往存在应激性事件。患者不愿探究躯体症状的心理性病因,更关注与应激事件有关的问题。症状严重程度与周围环境有关,暗示性言语或行为可以造成症状的波动。
37.分离性运动障碍:多表现为一个或几个肢体的全部或部分丧失功能。可表现为共济失调、失用症、运动不能症、构音困难、异常运动、瘫痪。
38.分离性感觉障碍:主要表现为转换性感觉麻木和感觉丧失。症状表现不符合感觉神经的分布。其中,视觉障碍很少是完全性的,多为视野模糊或“管状视野”。患者虽有视觉丧失的主诉,却惊人地保留着完好的活动能力和运动表现。
39.分离性运动和感觉障碍的治疗:(1)心理治疗:①心理动力学心理治疗:探究症状的潜在心理症结和动机。②催眠治疗:在催眠状态下,可以了解分离性症状的结构、原因。对难以催眠者,必要时可行阿米妥检查。催眠状态可予适当的暗示治疗。③支持性心理治疗:对于情绪反应激烈、功能障碍明显者,给予心理支持、疏泄、解释等,有一定疗效。(2)药物治疗:对于情绪症状明显者,可予抗抑郁、抗焦虑药对症治疗。另外,亦可用药物或安慰剂暗示治疗。例如,常用葡萄糖酸钙静脉用药治疗分离性抽搐。
40.面临应激情境或遭遇应激事件,可出现一系列心理、生理和行为的改变,即应激反应。
41.当应激反应超出一定强度或持续时间超过一定限度,并对个体的社会职业功能和人际交往产生影响时,构成应激障碍。
42.ICD-10中应激相关障碍包括急性应激反应、创伤后应激障碍和适应障碍。
43.急性应激反应:是遭遇创伤性事件后的一过性状况,症状的出现在事件发生后几分钟或在几小时内,并且在几天内消失,快者几小时就可恢复。
44.急性应激反应出现与否及严重程度取决于个体的易感性和应对方式。
45.急性应激反应临床症状:最初多表现为茫然、注意狭窄、意识清晰度下降、定向困难,可有激越兴奋、活动过多,也可表现为抑郁退缩,甚至达到木僵的程度。焦虑症状常见,如出汗、心率加快、面赤等,有时患者不能回忆创伤性事件。如果应激性环境消除,症状迅速缓解;如应激持续存在或具有不可逆转性,症状一般在24~48小时开始减轻,并且大约在3天后往往变得十分轻微。
46.急性应激反应的治疗基本原则是及时、就近、简洁、紧扣问题。首先帮助患者尽快脱离创伤情境,避免进一步的刺激和丧失。讨论创伤性事件的经过,能够减少可能存在的对自身感受的消极评价。
47.急性应激反应患者不要用饮酒服药的办法应对自己对创伤性事件的反应,应采用放松的方法。
48.创伤后应激障碍(PTSD):在重大创伤性事件后出现一系列特征性症状。主要表现:①重新体验创伤性事件(闯入性回忆/痛苦梦境/闪回/强烈的心理痛苦和生理反应等);②持续的回避(对创伤相关的刺激存在持续的回避,失去记忆,情感麻痹);③植物神经过度兴奋状态(如难以入睡或不能安眠、警觉性过高、容易受惊吓、做事无从专心等)。
49.根据ICD-10的诊断要点,PTSD的诊断不宜过宽。必须有证据表明它发生在极其严重的创伤性事件后的6个月内。
50.PTSD治疗初期主要采用危机干预,侧重于提供支持,效果比较公认的可归为三大类:①焦虑处理(放松训练、呼吸训练、自信训练、正性思维、想法终止);②认知治疗(改变各种不合理的假设、信念来改善情绪和功能);③暴露治疗(指让病人面对与创伤有关的特定的情境、人、物体、记忆或情绪)





