知识点 1. 几种不同病原体所致肺炎临床特点
1. 呼吸道合胞病毒肺炎:目前最常见的病毒性肺炎;病人可出现鼻翼煽动、三凹征等。
2. 腺病毒肺炎:患者可出现频繁咳嗽、阵发性喘憋等表现。
3. 金黄色葡萄球菌肺炎:易形成肺脓肿、脓胸、脓气胸,可有败血症及迁徙性化脓灶。
4. 肺炎支原体肺炎:肺部体征不明显,剧烈咳嗽与轻微体征不符为其特点。
5. 沙眼衣原体肺炎:呼吸增快,明显阵发性不连贯咳嗽为其特征。
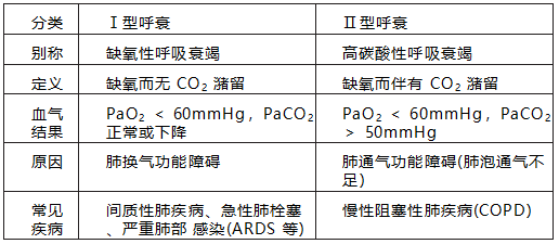
知识点 2. 呼吸衰竭的分类(按血气分析结果)
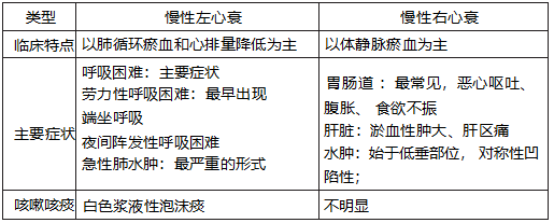
知识点 3. 慢性心力衰竭的临床表现
1. 左心衰竭和右心衰竭
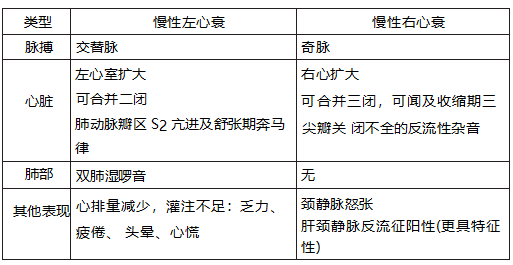
2. 全心衰竭
右心衰竭继发于左心衰竭而形成全心衰竭。右心衰竭时右心排血量减少,阵发性呼吸困 难等肺淤血症状减轻。
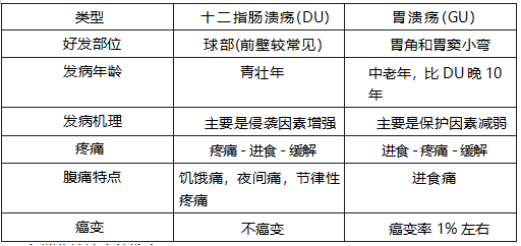
知识点 4. 消化性溃疡
1. 概述
消化性溃疡主要指发生在胃和十二指肠的慢性溃疡,即胃溃疡(GU) 和十二指肠溃疡 (DU)。因溃疡形成与胃酸 / 胃蛋白酶的消化作用有关而得名。
2. 病因
(1) 幽门螺旋杆菌 (Hp):是消化性溃疡的主要病因。
(2)胃酸和胃蛋白酶:胃酸在消化性溃疡形成中起决定性作用, 是溃疡形成的直接原因。
(3)非甾体抗炎药(NSAIDs)。
(4)其他因素:吸烟、应激、遗传和胃排空障碍。
3. 十二指肠溃疡与胃溃疡特点
消化性溃疡主要症状为腹痛,特点有:①慢性过程;②周期性发作;③节律性;④服用抑酸剂可缓解。
4. 消化性溃疡并发症
(1) 出血:最常见并发症 ,也是上消化道大出血最常见病因,表现为呕血、黑粪。
(2)穿孔:①突发剧烈腹痛, 持续而加剧;②腹壁板样僵直, 压痛、反跳痛、腹肌紧张, 肝浊音界消失;③ X 线见膈下游离气体。
(3) 幽门梗阻:①主要由十二指肠溃疡或幽门管溃疡引起;②表现为呕吐隔夜宿食;
③体检可见胃蠕动波及震水音。
(4)癌变:疼痛节律性改变及便潜血试验持续阳性提示癌变可能。
5. 辅助检查
(1) 胃镜检查:确诊的首选方法;
(2)X 线钡餐检查:溃疡的直接 X 线征象为龛影;
(3)幽门螺杆菌检测。
知识点 5. 肝硬化临床表现
1. 代偿期:症状轻,可有腹部不适、食欲减退、消化不良等,肝脏是否肿大取决于不同 类型的肝硬化,脾脏轻、中度肿大。
2. 失代偿期:主要为肝功能减退和门静脉高压症两类临床表现。
(1)肝功能减退的表现
①全身症状:营养状况较差,低热,乏力,皮肤、巩膜黄染,面色晦暗无光泽(肝病面容)。
②消化道症状:食欲减退,恶心、呕吐;稍进油腻肉食易引起腹泻。
③出血倾向和贫血:主要与肝合成凝血因子减少、脾功能亢进、肠道吸收障碍、营养不良、 毛细血管脆性增加等因素有关。
④内分泌紊乱:由于肝功能减退对雌激素灭活能力减退,病人出现肝掌和蜘蛛痣 (常见于面部、颈、上胸等上腔静脉引流部位)。可有继发性醛固酮和抗利尿激素增多, 使水钠潴留。
(2)门静脉高压症的表现
①脾大及脾功能亢进:脾大为较早出现的体征, 脾功能亢进时, 外周血白细胞、血小板、 红细胞计数减少。
②门 - 腔侧支循环开放:食管胃底静脉曲张;腹壁静脉曲张;痔静脉扩张;腹膜后吻合 支曲张;脾肾分流。
③腹水:是肝硬化最突出的临床表现。形成的机制涉及:a. 门静脉高压;b. 有效循环血 量不足;c. 低蛋白血症;d. 肝脏对醛固酮和抗利尿激素灭活作用减弱;e. 肝淋巴液生成增多。
3. 并发症
(1)上消化道出血:为最常见的并发症,多为食管胃底静脉曲张破裂出血所致,可诱 发肝性脑病。
(2)肝性脑病:是晚期肝硬化最严重的并发症,亦是常见死亡原因。
(3)感染:其中自发性细菌性腹膜炎的致病菌多为革兰阴性杆菌。
(4)肝肾综合征:肾脏无实质性病变。
(5)原发性肝癌:若在短期内出现肝增大, 且表面有肿块, 持续肝区疼痛或腹水呈血性, 应考虑并发原发性肝癌的可能。
知识点 6. 肾病综合征的诊断标准和常见并发症
1. 诊断标准
①尿蛋白> 3. 5g/d;②血浆白蛋白< 30g/L;③水肿;④血脂升高。①②为诊断所必需。
2. 并发症
(1) 感染 :肾病综合征的常见并发症。
(2)血栓、栓塞:以肾静脉栓塞最常见。
知识点 7. 糖尿病的临床表现和实验室检查
1. 临床表现:代谢紊乱症状群(三多一少的典型表现)多饮、多食、多尿、体重减轻。
1 型糖尿病系因胰岛β 细胞被破坏引起胰岛素绝对缺乏,其发病主要与病毒感染或自身 免疫有关, 主要见于年轻人,易发生酮症酸中毒,需用胰岛素终生治疗。
2 型糖尿病有家族性发病倾向,多见于 40 岁以上成人,超重者占多数,常对胰岛素发生 抵抗。
1 型糖尿病的主要死因是糖尿病并发肾病;胰岛素问世前 1 型糖尿病主要死因是酮症酸中毒。
2. 实验室检查及诊断标准
(1)尿液检查:尿酮体阳性提示有酮症酸中毒;尿蛋白阳性提示有肾脏的继发损害。
(2)糖尿病的诊断标准为: 糖尿病症状加任意时间血浆葡萄糖≥ 11.1mmol/L(200mg/ dL), 或 FPG ≥ 7.0mmol/L(126mg/dL), 或 OGTT 2h PG ≥ 11.1 mmol/L(200mg/dL)。需 重复一次确认,诊断才能成立。
知识点 8. 脑出血
1. 脑出血的常见病因为高血压合并细小动脉硬化。
2. 绝大多数高血压性脑出血发生在基底节的壳核及内囊区,主要破裂的血管是大脑中动 脉的豆纹动脉。
3. 多见于有高血压病史和 50 岁以上患者,多在情绪激动或活动中突然发病,少数可在 休息或睡眠中发生。
4. 内囊出血表现为三偏症状(病灶对侧偏瘫、偏身感觉障碍、同向性偏盲) 。
5. 先有意识障碍后有发热可见于脑出血。
6. 小脑出血患者有眩晕、频繁呕吐、枕部剧痛和平衡障碍等,无肢体瘫痪是常见特点。
7. 颅脑 CT 检查为首选检查方法 ,病灶多呈圆形或卵圆形均匀高密度影。
8. 脑出血患者一般不进行 DSA 检查。
9 . 脑出血患者当收缩压> 200mmHg 或平均动脉压> 150mmHg 时,进行降压治疗。
知识点 9. 破伤风的临床表现和治疗
1. 临床表现
(1)潜伏期:平均 7 ~ 8 天,最短 24h,最长可达数月。潜伏期越短,病死率越高。
(2) 前驱期:以张口不便为特点。
(3)发作期:表现为全身肌肉持续性收缩,顺序为咀嚼肌 (咀嚼不能、张口困难、牙关紧闭) →面肌(苦笑面容) →颈肌(颈项强直) →胸、腹、背肌(角弓反张) → 四肢肌(握 拳、屈肘、屈髋、屈膝) →呼吸肌(呼吸暂停) 。在持续性肌肉收缩基础上, 任何轻微刺激, 如声、光、疼痛、震动或触碰患者身体等均可诱发强烈的阵发性痉挛、抽搐,持续数秒或数 分钟,发作时患者神志始终清楚。病人死亡的主要死亡原因为窒息、心力衰竭或肺部感染。
2. 治疗
(1)清除毒素来源:3% 过氧化氢冲洗清创,敞开创口充分引流。
(2) 中和游离毒素:注射破伤风抗毒素(TAT) ,早期使用人破伤风免疫球蛋白(TIG)。
(3)控制和解除痉挛:是治疗的中心环节,使用镇静解痉药物。
(4)防治并发症:肺部并发症、水电解质紊乱、营养不良等。
知识点 10. 钾异常
1. 低钾血症:血钾浓度低于 3. 5mmol/L。
(1)临床表现:最早的临床表现是肌无力,先是四肢软弱无力,以后可延及躯干和呼 吸肌,一旦呼吸肌受累, 可致呼吸困难或窒息。还可有软瘫、腱反射减退或消失。病人有厌食、 恶心、呕吐和腹胀、肠蠕动消失等肠麻痹表现。心电图早期 T 波降低或倒置, 随后 ST 段下移,Q-T 间期延长,典型 U 波出现。
(2) 补钾原则四不宜: 不宜过多(40 ~ 80mmol/d)、不宜过快(< 20mmol/h)、不 宜过浓(< 40mmol/L)、不宜过早(尿量> 40ml/h,见尿补钾)。
2. 高钾血症:血钾浓度超过 5. 5mmol/L。
临床表现:高钾血症的临床表现无特异性。可有神志模糊、感觉异常和肢体软弱无力等。 严重高钾血症者可出现微循环障碍,如皮肤苍白、发冷、青紫、低血压等。早期常有 T 波高 尖,Q-T 间期延长, 后期 QRS 波群增宽, P-R 间期延长。最危险的是高血钾可致心搏骤停。
知识点 11. 急腹症
1. 急腹症主要病因器官有:空腔脏器、实质性脏器和血管损伤。
(1)空腔脏器的急腹症多源于:①穿孔:如胃十二指肠溃疡穿孔;②梗阻:如小肠梗阻; ③炎症感染:如急性阑尾炎;④出血:胃癌伴出血。
(2)实质性脏器的急腹症多见于:①破裂出血:肝脾创伤性破裂出血;②炎症感染:急性胰腺炎。
(3)血管原因:①腹主动脉瘤破裂;②肠系膜血管栓塞;③血供障碍:如绞窄疝。
2. 急腹症的处理
(1)尽快明确诊断,针对病因采取相应措施。
(2) 诊断尚未明确时,禁用强烈镇痛剂,以免掩盖病情发展,延误诊断。
(3)需要进行手术治疗或探查者,必须依据病情进行相应的术前准备。
(4)如诊断不明确,但有下列情况需要手术探查:①脏器有血运障碍;②腹膜炎不能 局限有扩散倾向;③腹腔有活动性出血;④非手术治疗病情无改善或恶化。
知识点 12. 肋骨骨折
1. 概述:肋骨骨折好发于第4 ~7 肋骨。多根多处肋骨骨折使局部胸壁失去完整肋骨支撑而软化, 出现反常呼吸运动,即吸气时软化去胸壁内陷,呼气时外突,称为连枷胸。
2. 临床表现:骨折断端局部疼痛,在深呼吸、咳嗽或转动体位时加剧。胸痛使呼吸变浅、咳嗽无力, 呼吸道分泌物增加、潴留,易致肺不张和肺部感染。胸壁可见畸形,局部明显压痛;间接挤 压胸痛加重,甚至产生骨擦音。可并发血胸、气胸、 皮下气肿。
3. 治疗
(1) 闭合性单处肋骨骨折:采用胸带固定胸廓。
(2)闭合性多根多处肋骨骨折:呼吸功能障碍者需气管插管机械通气,正压通气对浮 动胸壁有“内固定”作用。
(3)开放性肋骨骨折: 胸壁伤口彻底清创 ,固定肋骨断端。
知识点 13. 产前检查
1. 围产期概念:我国现阶段围产期是指从妊娠满 28 周至产后 1 周。
2. 产前检查的时间和次数
首次产前检查的时间应从确诊早期妊娠开始,一般在妊娠 6 ~ 8 周为宜。妊娠 20 ~ 36 周每 4 周检查 1 次,妊娠 37 周以后每周检查 1 次,共行产前检查 9 ~ 11 次。
3. 推算预产期:按末次月经(LMP)第1日算起,月份减3或加9,日数加7。
4. 胎心听诊
胎心在靠近胎背上方的孕妇腹壁上听得最清楚。枕先露时,胎心在脐右(左)下方;臀先露时,胎心在脐右(左)上方;肩先露时胎心在靠近脐部下方听得最清楚。
5. 胎儿健康状况评估
(1)胎儿宫内状态监护
①胎动计数:胎动监测是通过孕妇自我评价胎儿宫内情况最简便有效的方法之一。若胎 动计数≥ 6 次 /2 小时为正常,< 6 次 /2 小时或减少、50% 者提示胎儿缺氧可能。
②胎儿影像学检测:B 超是目前使用最广泛的胎儿影像学监护仪器。
(2)胎盘功能检查:包括胎动、孕妇尿雌三醇值、尿雌激素 / 肌酐比值、孕妇血清人胎 盘生乳素测定。
(3)胎儿成熟度检查:计算胎龄、测子宫长度、腹围、B 超测量双顶径等。经腹壁羊膜腔穿刺抽羊水,其中卵磷脂 /鞘磷脂比值和磷脂酰甘油可反应胎肺成熟度。
知识点 14. 胎盘早剥病因及临床表现
1. 病因
(1) 孕妇血管病变:妊娠期高血压疾病,尤其是重度子痫前期、慢性高血压、慢性肾 脏疾病;
(2)宫腔内压力骤减:胎膜早破;羊水过多时,人工破膜后羊水流出过快等;
(3)机械性因素:腹部损伤、脐带过短;
(4)其他高危因素:高龄产妇、经产妇、吸烟。
2. 临床表现
根据病情严重程度将胎盘早剥分为 3 度。
Ⅰ度:以外出血为主,常无腹痛或腹痛轻微,贫血体征不明显。腹部检查见子宫软,大 小与妊娠周数相符,胎位清楚,胎心率正常。
Ⅱ度:胎盘剥离面 1/3 左右,常有突然发生的持续性腹痛、腰酸。无阴道流血或流血 量不多,贫血程度与阴道流血量不相符。腹部检查见子宫大于妊娠周数,胎位可扪及,胎儿 存活。
Ⅲ度:胎盘剥离面超过胎盘面积 1/2, 出现休克症状, 休克程度大多与母血丢失成比例。 腹部检查见子宫硬如板状,宫缩间歇时不能松弛,胎位扪不清,胎心消失。
胎盘早剥的 Page 分级标准(第 9 版教材)

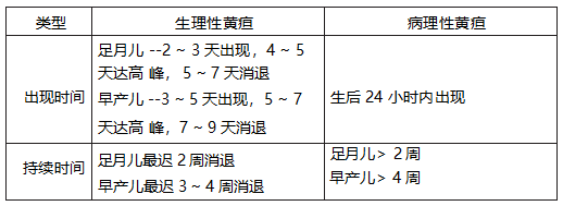
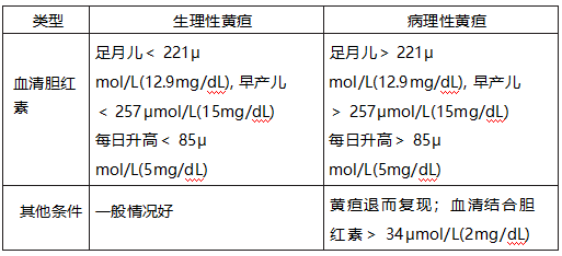
知识点 15. 新生儿黄疸
新生儿生理性和病理性黄疸鉴别