1.子宫内膜层分3层:基底层+致密层+海绵层。功能层-内膜表面2/3为致密层和海绵层。受卵巢性激素影响发生周期性变化而脱落。基底层-为靠近子宫肌层的1/3内膜。不受卵巢性激素影响,不发生周期性变化。
2.输卵管(8~14cm)由内向外分为:间质部、峡部、壶腹部、伞部。间质部一一管腔最窄;峡部-管腔较细、结扎部位;壶腹部-最宽、受精部位、输卵管妊娠最常见部位;伞部-“拾卵”。
3.卵巢表面无腹膜,由单层立方上皮覆盖,称生发上皮;其内有一层纤维组织,称卵巢白膜。
4.外伤后易形成血肿的女性生殖结构是:大阴唇。
5.宫体与宫颈之比,青春期前为1:2,成年妇女为2:1,老年妇女为1:1。
6.妊娠期子宫峡部逐渐伸展变长,妊娠末期可达7~10cm,形成子宫下段,成为软产道一部分。
7.圆韧带维持子宫前倾;阔韧带保持子宫位于盆腔中央;主韧带:固定宫颈位置,防止子宫下垂;骶韧带:将宫颈向后向上牵引,间接地保持子宫前倾。
8.女性青春期最早出现的是:乳房发育。
9.青春期开始的重要标志为:第一次月经来潮。
10.卵巢由外侧的骨盆漏斗韧带(卵巢悬韧带)和内侧的卵巢固有韧带悬于盆壁与子宫之间,借卵巢系膜与阔韧带相连。
11.雌激素可以促使女性生殖器官和乳房的发育,而孕激素则是在雌激素作用的基础下进一步促使它们的发育,为妊娠作准备。二者有协同作用。
12.停经6~8周双合诊检查子宫峡部极软,感觉宫颈与宫体之间似不相连,称为黑加征。
13.推算预产期
EDC(月)=LMP(月)-3(或+9)
EDC(日)=LMP(日)+7
14.脐带内有一条脐静脉,两条脐动脉。
15.妊娠38周羊水量约1000ml,妊娠40周约800ml。
16.中骨盆:前后径:约为11.5cm。横径:约为10cm(最小径线)。坐骨棘间径(中骨盆横径)10cm,坐骨切迹宽度(骶棘韧带宽度)5.5~6cm或三横指。
17.坐骨结节间径(出口横径)8.5~9.5cm,反映骨盆出口的大小。坐骨结节间径+后矢状径>15cm诊断出口正常;≤15cm诊断出口狭窄。
18.异常产褥三大症状-发热、疼痛、异常恶露。
19.胎盘、胎膜残留所致阴道流血多发生于产后10日左右,胎盘附着部位复旧不良常发生在产后2周左右。
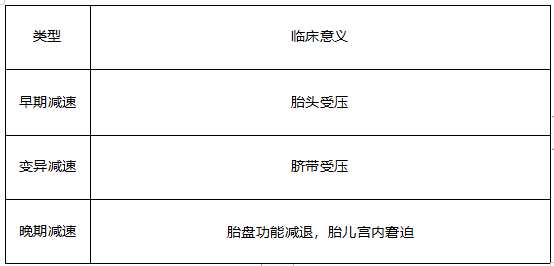
20.妊娠期高血压的病理生理:基本病理变化是全身小动脉痉挛。
21.胎心减速
22.使用硫酸镁必备条件:
①定期检查膝跳反射:有无减弱、消失;
②呼吸≥16次/min;
③24h尿量≥400ml,17ml/h;
④备有10%葡萄糖酸钙,产后24~48小时停药。
23.重度子痫前期患者处理:
妊娠<24周-终止妊娠;
妊娠24~28周-看条件-决定是否期待治疗;
妊娠28~34周-经积极治疗24~48小时病情仍加重,促胎肺成熟后终止妊娠;
如病情稳定,可期待治疗,并转诊;
妊娠≥34周患者-胎儿成熟后可终止妊娠;
妊娠≥37周-终止妊娠。
24.妊娠28周后,胎盘附着于子宫下段,胎盘下缘达到或覆盖宫颈内口,其位置低于胎儿先露部,称为前置胎盘。
25.“S=-2以上”-胎头未入盆、未衔接-未通过入口平面
“S=-1~0”-已入盆、衔接-已经通过入口平面
“S=-1~+1”-胎头正在通过中骨盆(还没通过)
“S=+3~+4”-胎头已通过中骨盆,到达骨盆底
26.受精卵发生分裂的时间不同,形成4种类型:①双羊膜囊、双绒毛膜单卵双胎(双-双);②双羊膜囊、单绒毛膜单卵双胎(双-单);
③单羊膜囊、单绒毛膜单卵双胎(单-单);
④联体双胎。
27.子宫收缩力的作用及特点:子宫收缩力是临产后的主要产力,其特点包括:节律性;对称性;极性;缩复作用。
28.恶露
1)血性恶露:含大量血液得名。色鲜红,量多,有时有小血块。有少量胎膜及坏死蜕膜。血性恶露持续3~4日。
2)浆液恶露:含多量浆液得名。色淡红。有较多的坏死蜕膜组织、宫颈黏液,少量红细胞及白细胞,且有细菌。浆液恶露持续10日左右。
3)白色恶露:含大量白细胞,色泽较白得名。含大量白细胞、坏死蜕膜组织、表皮细胞及细菌等。持续3周干净。
29.诊断异位妊娠的简单可行方法为:经阴道后穹窿可穿刺抽出暗红色不凝血。
30.妊娠合并心脏病孕期咨询:
①可以妊娠-心功能I~II级,心脏病变较轻,既往无心力衰竭史、亦无其他并发症。
②不宜妊娠--心功能III~IV级、心脏病变较重、既往有心力衰竭史、有肺动脉高压、右向左分流型先天性心脏病、严重心律失常、风湿热活动期、心脏病并发细菌性心内膜炎、急性心肌炎、年龄>35岁,心脏病病程较长者,发生心力衰竭的可能性极大。
31.妊娠合并心脏病不宜妊娠的处理—12周前—做人流、避孕!继续妊娠的处理原则->12周—防心衰!治心衰!
32.从临产规律宫缩开始至活跃期起点(4~6cm),称为潜伏期;初产妇>20小时、经产妇>14小时称为潜伏期延长。
33.从活跃期起点(4~6cm)至宫颈口开全,称为活跃期。活跃期宫颈口扩张速度<0.5cm/h称为活跃期延长;当破膜且宫颈口扩张>6cm后(等于6cm临界值也属于此范围):若宫缩正常,宫颈口停止扩张≥4小时;若宫缩欠佳,宫颈口停止扩张≥6小时称为活跃期停滞。
34.第二产程从宫口开全到胎儿娩出。第二产程初产妇胎头先露下降速度<1cm/h,经产妇<2cm/h,称为胎头下降延缓。第二产程胎头先露停留在原处不下降>1小时,称为胎头下降停滞。未实施硬膜外麻醉者:初产妇>3小时,经产妇>2小时;实施硬膜外麻醉镇痛者:初产妇>4小时,经产妇>3小时,产程无进展(胎头下降和旋转),称为第二产程延长。
35.妊娠期糖尿病(GDM)的诊断。
妊娠24~28周空腹血糖检查:
≥5.1mmol/L者-直接诊断为GDM-不必再做75g OGTT
4.4mmol/L~5.1mmol/L者-可疑-做75gOGTT
≤4.4mmol/L者-正常-可暂不行75g OGTT
36.持续性枕横位、枕后位肛查或阴道检查:盆腔后部空虚;
小囟门(枕骨)位置-在骨盆的左(右)侧-枕横位;
小囟门(枕骨)位置-在骨盆的左(右)后侧-枕后位;
胎头矢状缝-位于骨盆斜径(枕后位)或横径(枕横位);
耳廓朝向-骨盆后方(枕后位)或侧方(枕横位)。
37.子宫破裂的临床表现:继先兆子宫破裂症状后,产妇突感下腹撕裂样剧痛,
子宫收缩骤然停止,全腹持续性压痛、反跳痛,伴有休克,阴道有鲜血流出,胎心消失,胎先露部上升,宫颈口缩小。
38.先兆子宫破裂的处理:立即肌内注射哌替啶或静脉全身麻醉抑制子宫收缩,立即行剖宫产术。
39.前不均倾位:枕横位入盆的胎头侧屈,以其前顶骨先入盆的一种异常胎位,称前不均倾位。矢状缝向后靠近骶岬-前不均倾位;矢状缝向前靠近耻骨联合-后不均倾位。
40.胎盘因素出血发生在胎儿娩出10分钟内胎盘未娩出,阴道大量流血。
软产道损伤发生在胎儿娩出后立即发生阴道流血,色鲜红、能凝固。
凝血功能障碍表现为胎儿娩出后阴道持续流血且血液不凝,止血困难。
41.先兆子宫破裂的四大主征:①病理缩复环;②下腹压痛;③排尿困难、血尿;
④胎心率改变或听不清。
42.闭经诊断步骤
第一步:孕激素试验:阳性→I度闭经;
阴性→雌、孕激素序贯试验
第二步:雌、孕激素序贯试验:阴性→子宫性闭经;阳性→II度闭经;
第三步:FSH、LH水平测定:升高→卵巢性闭经;
不升高→垂体兴奋试验;
第四步:垂体兴奋试验:阴性→垂体性闭经;
阳性→下丘脑性闭经。
43.产后出血:胎儿娩出后24h内,阴道分娩失血量>500ml,剖宫产时超过1000ml。严重产后出血指胎儿娩出后24小时内出血量≥1000ml。
44.羊水栓塞的诊断是临床诊断,母血涂片或器官病理检查找到羊水有形成分不是诊断羊水栓塞的必需依据。
45.脐带正常长度--30~100cm,平均55cm;<30cm--脐带过短;>100cm-脐带过长。
46.异常白带:灰黄色泡沫状稀薄白带→滴虫;
凝乳块或豆渣样稠厚白带→霉菌;
灰色均质白带→BV;
透明黏性白带→腺体分泌过多、慢性宫颈炎;
脓性白带→黄绿色伴臭味:细菌感染;
血性白带→炎症、恶性肿瘤;水样白带→恶性肿瘤伴感染;
白带混有尿液、粪便→尿瘘、粪瘘。
47.前庭大腺囊肿的形成过程:前庭大腺炎炎症自腺管开始→腺管阻塞→脓肿形成→脓液吸收后被黏液分泌物所替代→囊肿(慢性)。
48.尖锐湿疣诊断依据:①临床表现:典型病例,肉眼可作出诊断;②细胞学检查:光镜下见到特征性挖空细胞;③阴道镜检查:可见特征性的细胞及血管变化;④病理性检查:见到特征性挖空细胞;⑤聚合酶链反应(PCR):检测病毒DNA,不仅可确诊是否为HPV感染,且能确定HPV类型。
49.多囊卵巢综合征诊断标准:
①稀发排卵或无排卵;
②高雄激素的临床表现和(或)高雄激素血症;
③卵巢多囊改变:超声提示一侧或双侧卵巢直径2~9mm的卵泡≥12个,和(或)卵巢体积≥10ml;
以上3项中符合2项并排除其他高雄激素病因。血LH增高、LH/FSH比值增高是非肥胖型多囊卵巢综合征特征。
50.宫内节育器放置时间:月经干净后3~7日无性交。人工流产后可立即放置。产后42日恶露已净,会阴切口已愈合,子宫恢复正常后放置。剖宫产后半年放置。含孕激素IUD在月经第4~7日放置。





