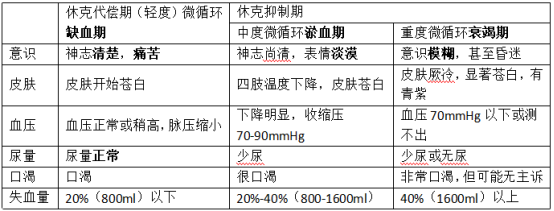
1.
2.
3.
4.外科休克病人的护理措施
(1)迅速补充血容量:建立2条以上静脉通路,合理补液,维持血压,当尿量>30ml/h,提示休克好转。
(2)改善组织灌注:取休克体位,使用抗休克裤。
(3)促进气体交换:保持呼吸道通畅,给予吸,监测呼吸功能。
(4)维持正常体温:监测体温,每4小时一次;注意保暖,可加盖被子或调高室温,勿用热水袋、电热毯等;感染性休克病人高热时应采取物理或药物降温。
(5)用药护理:临床一般联合用药,补液应从低浓度、慢速度开始,每5-10min测血压一次;当药物外渗时,局部使用0.25%普鲁卡因进行封闭:在逐渐降低药物度、减慢速度后停药。
(6)预防皮肤受损和意外伤害:如压疮等。
(7)健康教育。
5.肠内营养适应症
(1)胃肠功能正常者:①不能经口进食者;②处于高分解状态者;③处于慢性消耗状态者;④肝、肾、肺功能不全及糖不耐受者;
(2)胃肠功能不良者:消化道瘘、短肠综合征、急性坏死性胰腺炎等肠外营养至病情稳定可肠内营养。
6.按病菌种类和病变性质分类
1)非特异性感染:又称化脓性或一般性感染,占外科感染的大多数。常见致病菌有金黄色葡萄球菌、大肠杆菌、乙型溶血性链球菌、拟杆菌和绿脓杆菌等。如:疖、痈、手部感染。
2)特异性感染:是指由一些特殊的病菌、真菌等引起的感染。如结核杆菌、破伤风杆菌、产气英膜杆菌、炭疽杆菌、假丝酵母菌(念珠菌)等。
7.烧伤深度评估:采用三度四分法,分为为I°、浅II°、深II°和III°
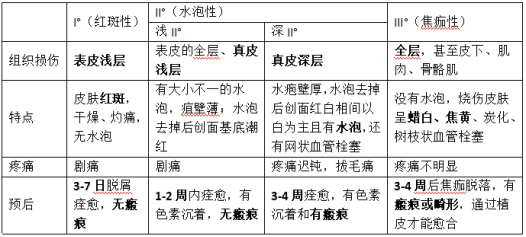
8.补液治疗
伤后第一个24h:体重(Kg)x烧伤面积x1.5ml(儿童为1.8ml,婴儿为2ml)+2000ml=补液总量;
伤后第二个24h:电解质和胶体为第一个24h的一半,再加2000ml每日生理需要量;
(1)成人:每1%烧伤面积应补胶体和电解质液共1.5ml(系数);
(2)儿童、婴儿:每1%烧伤面积应补胶体和电解液分别为1.8ml和2ml(系数);
(3)前8个小时输一半,后16个小时补另一半;
(4)烧伤面积I°不算在内;
(5)晶体:胶体=2:1;儿童为1:1;晶体液首选平衡盐液,胶体液首选血浆,生理需要量常用5%-10%葡萄糖液补充;补液原则一般是先品后胶、先盐后糖、先快后慢,胶、晶液体交替输入。
(6)尿量是判断血容量是否充足的简便而可靠的指标。
9.良性肿瘤与恶性肿瘤的区别
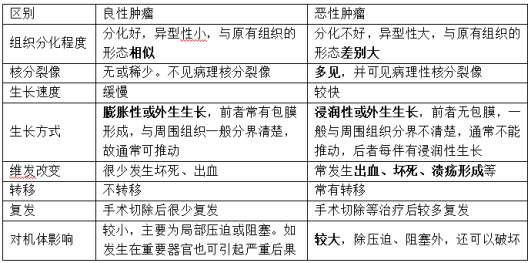
10.颅内压增高临床表现
(1)“三主征”:头痛(最常见,搏动性、胀痛和撕裂痛)+呕吐(喷射状)+视神经乳头水肿(客观体征)。
(2)意识障碍及生命体征改变:Cushing反应(脉搏慢,呼吸慢,血压高);
(3)其他:复视、头晕、猝倒等,婴幼儿可有头颅增大、头皮和额眶部浅静脉扩张、颅缝增宽或分离、前囟饱满隆起,头颅叩诊时呈破罐音。
11.脑室引流的护理
(1)引流管的安置:使引流管开口高于侧脑室平面10-15cm,以维持正常颅内压。
(2)控制引流速度和量:每日引流以不超过500ml为宜。
(3)保持引流通畅:阻塞时不能冲洗。
(4)观察并记录脑脊液的颜色、量及性状:引流盐每日不超过500ml为宜;引流出大量血性脑脊液提示脑室内出血,脑脊液混浊提示有感染。
(5)严格无菌操作:穿刺点敷料和引流袋每日更换,更换引流袋时先夹住引流管,防止空气进入和脑脊液逆流颅内。
(6)拔管:引流时间一般为1周,拔管前应行头颅CT检查,并夹住引流管24 h。
12.脑疝临床表现
(1)小脑幕切迹疝
①颅内压增高的症状;
②瞳孔先小后大,患侧对光反射消失,上脸下垂、眼球外斜;
③病变对侧肢体肌力减弱;
④进行性意识障碍,嗜睡、浅昏迷至深昏迷;
⑤生命体征的变化,心率减慢或不规则,血压忽高忽低,吸不规则。
(2)枕骨大孔疝
①进行性颅内压增高:剧烈头痛,反复呕吐,颈项强直;
②生命体征改变出现较早,容易现呼吸骤停而死亡,意识障碍较晚。
13.意识状态的分类

14.颅底骨折
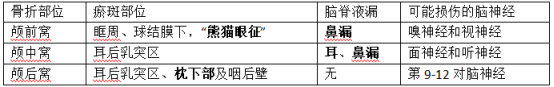
15.颅内血肿临床表现
(1)硬膜外血肿:典型的意识障碍为伤后昏迷有“中间清醒期”,清醒时间长短取决于血肿形成的速度(CT:双凸镜形或弓形)
(2)硬膜下血肿:是临床最常见的颅内血肿,颅内压增高的与脑疝其他征象多在1-3d内进行性加重,少有“中间清醒期”。(CT:新月形)
(3)脑内血肿:以进行性意识障碍加重为主,可出现偏瘫、失语、癫痫等。(CT:类圆形)
16.食管癌临床表现
(1)早期:常无明显症状,进食哽噎感、异物感或停滞感,胸骨后烧灼样。
(2)中晚期:进行性吞咽困难是主要或者典型的表现。
①如癌肿侵犯喉返神经:声音嘶哑;
②压迫颈交感神经:Homer综合征,表现为单侧瞳孔缩小、眼睑下垂及眼球内陷。
③侵入气管、支气管:吞咽水或食物时剧烈呛咳。
④穿透大血管:可出现致死性大呕血。当侵犯食管外组织时可出现持续性胸背痛。
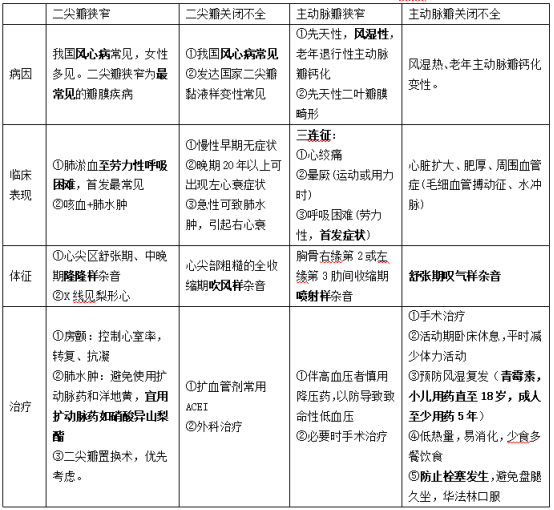
17.心瓣膜病:是指风湿性心脏病后所遗留下来的瓣膜病理性损害。(检查首选超声心动图)
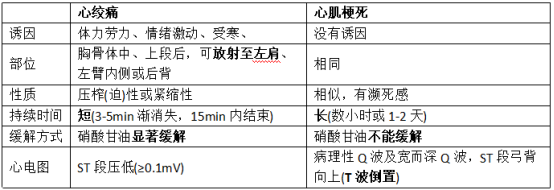
18.心绞痛和心肌梗死临床表现的鉴别
19.腹股沟疝临床表现

20.腹部损伤临床表现
(1)实质性脏器损伤:①出血为主,出现失血性休克。低血容量表现:面色苍白、脉速、尿少、休克;②疼痛不如空腔脏器破裂剧;③腹膜刺激征不剧烈;④晚移动性浊音阳性。
(2)空腔脏器损伤:①以腹膜炎表现为主:腹痛、恶心呕吐、高温、脉速等;疼痛剧烈,腹膜刺激征。②肠麻痹出现腹胀,肠鸣音减弱或消失;③膈下游离气体;④休克。
21.胃十二指肠的症状

22.肠梗阻临床表现:肠梗阻四大症状包括腹痛、呕吐、腹胀、停止排便排气。
(1)腹痛:机械性肠梗阻的腹痛特点是阵发性剧烈腹痛,肠鸣音亢进,有气过水声或金属音,绞窄性肠梗阻腹痛往往为持续性腹痛伴有阵发性加重。
(2)呕吐:高位肠梗阻时呕吐早且频繁,呕吐物为胃及十二指肠内容物;低位肠梗阻呕吐迟而少,呕吐物为带臭味的粪样物;麻痹性肠梗阻呕吐呈溢出性,呈持续胀痛,肠鸣音减弱或消失。
(3)腹胀:高位肠梗阻时腹胀不明显;低位梗阻腹胀明显;麻痹性肠梗阻为均匀性全腹胀;腹胀不对称为绞窄性肠梗阻的特征。
(4)排便排气停止。
23.急性阑尾炎的护理措施
(1)非手术治疗:取半卧位或斜坡卧位,禁食、胃肠减压;禁止服泻药和灌肠。
(2)术后护理
1)体位与活动:生命体征平稳后半卧位,早期下床活动,促进肠蠕动。
2)饮食:肠蠕动恢复前禁食,肛门排气后恢复饮食。
3)镇痛:明确诊断者可使用镇痛药物:
4)引流管护理:一般不留置引流管,局部有脓肿、阑尾包埋不满意等时采用,1周左右拔除。
5)预防并发症:①出血(24h内);②切口感染(3-5天):最常见;③腹腔脓肿(5-7天);④肠瘘;⑤粘连性肠梗阻;➅阑尾残株炎。
6)健康教育。
24.大肠癌的辅助检查
(1)实验室检查:大便常规+大便潜血(初筛)等化验检查、进行血肿瘤标记物癌胚抗原(CEA)检测,是预测直肠癌预后和监测复发的指标。
(2)内镜检查:肠镜检查有助于明确诊断和治疗。
(3)活体组织检查和脱落细胞学检查:对大肠癌,尤其是早期癌和息肉癌变的确诊以及对病变进行鉴别诊断有决定性意义,可明确肿瘤的性质、组织学类型及恶性程度、判断预后和指导临床治疗。
(4)直肠指诊是诊断直肠癌的最主要和最直接的首选检查方法。
25.痔的分类
(1)内痔:位于齿状线以上,是直肠上静脉曲张所致,好发于截石3、7、11点。
(2)外痔:位于齿状线下方,是直肠下静脉曲张所致,表面覆盖肛管皮肤,分为血栓性外痔、结缔组织性外痔(皮赘)、静脉曲张性外痔,其中血栓性外痔最常见。
(3)混合痔:位于齿状线上、下,由直肠上下静脉丛相互吻合、扩张形成。
26.痔的临床表现
(1)内痔:无痛性出血和痔块脱出,间歇性便后出血典型表现。
①I期:排便滴血,无痔块脱出;
②Ⅱ期:喷射状出血,痔块脱出但可以自行还纳;
③Ⅲ期:便血减轻,痔块脱出需用手还纳;
④IV期:痔块长期脱出于肛门外,还纳后自行脱出。
(2)外痔:表现为肛门不适,潮湿不洁瘙痒,如血栓形成及皮下血肿则有剧痛。好发于3、9点位置。
(3)混合痔:兼有内外痔的特征,严重时肛周呈梅花状,称环状痔。
27.原发性肝癌临床表现
(1)症状:肝区痛、上腹不适(腹胀、恶心呕吐)或腹痛,是最常见的症状;全身:消瘦、乏力、发热。
(2)体征:肝大与肿块、黄疸、肝硬化(腹水)征象;
(3)并发症:上消化道出血、肝性脑病、肝癌结节破裂出血、继发感染。
(4)转移途径:最常的是门静脉系统转移,肝外多数是血行转移,部位最多见于肺,其次是骨、脑等。
28.原发性肝癌辅助检查
(1)癌肿标记物的检查:甲胎蛋白(AFP)用于普查;γ-谷安酰转移酶(原发继发均升高);AFP正常值<20ug/L,AFP≧400ug/L且持续4周或AFP≧200ug/L且持续8周,并排除妊娠、活动性肝炎、肝硬化、生殖胚胎源性的肿瘤及肝样腺瘟,应考虑为肝细胞癌。
(2)血清酶-谷氨酰转肽酶同工酶Ⅲ(GGT2)
(3)超声显像、CT和MRI:B超是诊断肝癌最常用方法,作为高发人群首选的普查工具或术中病灶定位。
(4)肝穿刺活组织检查及腹腔镜探查。
29.胰腺癌的临床表现
(1)早期无特异症状,仅有上腹不适、饱胀,食欲减退,易被忽视而延误诊断。
(2)典型症状有上腹痛(最早出现)、黄疸(主要症状,呈进行性加重)、消瘦乏力。
(3)并发症:感染、胰瘘、胆瘘、出血及血糖异常。
(4)体征:肝和胆囊肿大,左上腹或脐周闻及血管杂音,左锁骨上淋巴结肿大。
30.尿液异常
(1)血尿
1)镜下血尿:离心后每高倍镜视野红细胞超过3个。
2)肉眼血尿:1000ml尿中含1ml血液即呈肉眼血尿,可分为3种。①初始血尿,提示病变
在膀胱颈部或尿道。②终末血尿,提示病变在膀胱颈部、三角区或后尿道。③全程血尿,提示病变在膀胱或其以上部位。
(2)脓尿:离心尿每高倍镜视野白细胞超过5个以上,多见于尿路感染。
(3)乳糜尿:尿液中含有乳糜或淋巴液,常为丝虫病的后遗症。
(4)尿量:每天尿量少于400ml为少尿,少于100ml为无尿,大于2500ml为多尿,每晚尿量大于750ml为夜尿增多。
31.肾结核的临床表现
(1)尿频、尿急、尿痛:肾结核的典型症状。尿频最突出,出现最早,持续最久;
(2)血尿:常为终末血尿,为最重要的症状;
(3)其他:脓尿、腰痛、低热盗汗、消炎无效(排除炎症)。
32.尿石症的预防
(1)饮食指导:合理摄入钙量,适当减少奶制品、豆制品、巧克力、坚果等含钙高的食物;不宜食用含嘌呤高的食物,如动物内脏、鱼、虾等预防尿酸结石;限制蛋、花生、奶等的摄入预防胱氨酸结石;应限制浓茶、菠菜、巧克力、草莓、芦笋和各种坚果等预防草酸结石。
(2)药物预防:可口服维生素B6、别嘌醇和碳酸氢钠。
33.尿道结石临床表现:尿痛、排尿困难、尿滴沥、血尿,甚至造成急性尿潴留等。
34.骨折的并发症
(1)早期并发症:休克、血管损伤、神经损伤、脏器损伤感染、脂肪栓塞、骨筋膜室综合征。
1)脂肪栓塞综合征:多发生于粗大的骨干骨折,如股骨干骨折。通常发生在骨折后48h内,典型表现有进行性呼吸困难、发钳,低氧血症可致烦躁不安、嗜睡,甚至昏迷和死亡。
(2)晚期并发症:缺血性肌挛缩、关节僵硬、骨化性肌炎、愈合障碍畸形愈合、创伤性关节炎、缺血性骨坏死、缺血性肌痉挛、急性骨萎缩、坠积性肺炎、压疮、深静脉血栓、感染。
1)关节僵硬(最常见):由于患肢长时间固定导致静脉和淋巴回流不畅,关节周用组织发生纤维粘连,并伴有关节囊和周围肌肉挛缩,致使关节活动障碍。
2)骨化性肌炎:多见于肘关节周围损伤。
3)创伤性关节炎:多见于膝关节、踝关节等负重关节。
4)急性骨萎缩:是损伤所致关节附近的痛性骨质疏松。好发于手、足骨折后,典型症状是疼痛和血管舒缩紊乱。
5)缺血性骨坏死:常发生在腕舟状骨骨折后近侧骨折段或股骨颈骨折后股骨头部位。
6)缺血性肌挛缩:是骨折最严重的并发症之一,是骨筋膜室综合征处理不当的严重后果。可造成典型的爪形手或爪形足。
35.关节脱位的治疗原则
(1)复位:以手法复位为主,最好在脱位后3周内进行。关节脱位复位成功的标志是被动活动恢复正常、骨性标志恢复、X线检查提示已复位。
(2)固定:一般固定2-3周。
(3)功能锻炼:鼓励早期活动,防止肌肉萎缩和关节僵硬。
36.腰椎管狭窄临床表现:
(1)神经源性间歇性跛行:下肢疼痛、麻木一休息一木疼痛。
(2)腰腿痛:一般较腰椎间盘突出症轻,有慢性加重的趋势。
(3)马尾神经受压症状:双侧大小腿、足跟后侧及会阴部感觉迟钝,大、小便功能障碍。
37.化脓性骨髓炎感染主要源于血源性感染、创伤后感染、邻近感染灶。致病菌多为金黄色葡萄球菌,其次是乙型溶血性链球菌。
38.骨肉瘤X线检查:Codman三角,“日光射线”影像。
39.断肢(指)保存:原则上不做任何无菌处理,禁忌冲洗、涂药、浸泡。运送距离近的,可将离断的肢体用无菌敷料或清洁布类包好。运送距离远的,对断肢(指)进行干燥冷藏法保存,用无菌或清洁敷料包好,放入塑料袋内。到达医院,刷洗消毒后用肝素盐水从动脉端灌注冲洗,置入4℃冰箱冷藏。
40.器官保存的原则:低温、预防细胞肿胀和避免生化损伤。热缺血时期对离体器官的损害最为严重,不宜超过10min;目前临床大多采用单纯低温保存法,较简易的保存方法是用4℃左右的特制灌注液进行灌注。
41.腹腔镜的禁忌证:①严重的心肺、肝、肾功能不全;②盆腔、腹腔巨大肿块;➂弥漫性腹膜炎伴肠梗阻;④食管裂孔疝、脐疝、腹部疝、横膈疝;⑤严重的腹膜、盆腔粘连;➅凝血功能障碍。
42.甲状腺腺瘤:是最常见的甲状腺良性肿瘤。多数病人无不适症状,颈部出现圆形或椭圆形结节,多为单发,表面光滑、稍硬、无压痛,边界清楚,随吞咽上下移动。腺瘤生长缓慢。若乳头状囊性腺瘤因囊壁血管破裂而发生囊内出血时,肿瘤可在短期内迅速增大,局部出现胀痛。
43.急性乳腺炎的护理措施:
(1)避免乳汁淤积,每次哺乳时让婴儿吸净乳汁,如有淤积及时用吸乳器或手法按摩排空乳汁。
(2)保证乳头清洁,防止乳头、乳晕破损,可用自身乳汁涂抹。
(3)妊娠期每天挤捏、提拉乳头,纠正乳头内陷。
44.乳腺癌的鉴别诊断

45.常见的肺癌分类
(1)非小细胞癌
①鳞状细胞癌:占50%,多见于老年男性,与吸烟关系密切,以中心型肺癌多见,生长缓慢,恶性程度低,病程长,转移时间晚,通常先经淋巴转移,放化疗较敏感。
②腺癌:约占25%,多见于女性,多为周围型肺癌。生长速度较慢,但富含血管,故局部浸润和血行转移在早期即可发生。
③大细胞癌(大细胞未分化癌):约占1%,多为中心型肺癌。
(2)小细胞癌(小细胞未分化癌/燕麦细胞癌):约占20%,发病年龄较轻,多见于40岁左右吸烟史男性,以中心性肺癌多见。生长速度快,恶性程度高,侵袭力强,远处转移早,较早出现淋巴和血行转移,在各型肺癌中预后最差,放化疗较敏感。
46.尿道损伤治疗原则
(1)紧急处理:①合并休克者首先应抗休克治疗;②骨盆骨折病人须平卧,勿随意搬动,尿潴留不宜导尿未能立即手术者,可行耻骨上膀胱穿刺。
(2)手术治疗:试插导尿管不成功者可考虑耻骨上膀胱穿刺或造瘘术。
(3)非手术治疗:尿道挫伤及轻度裂伤者不需特殊治疗。排尿困难者可试插导尿管插,尿管成功应留置导尿管2周左右作为支架。
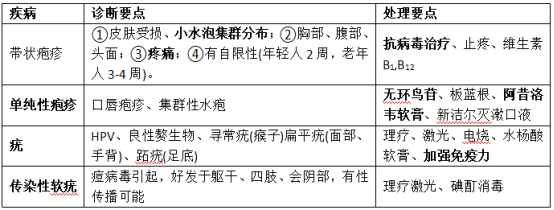
47.病毒性皮肤病
48.脑脊液漏的护理:重点是预防逆行感染。
(1)鉴别脑脊液:病人鼻腔、耳道流出淡红色液体,可怀疑为脑脊液漏。
(2)体位:半卧位,昏迷时,可抬高床头30°,头偏向患侧,待脑脊液漏停止3-5日后可改平卧位。
(3)保持外耳道、鼻腔、口腔清洁,清洗耳道鼻孔棉球不可过湿,不可填塞鼻孔耳道,勿挖鼻、抠耳。在鼻前庭或外耳道口松松地放置干棉花球,勿阻塞。
(4)严禁从鼻腔吸痰或放置胃管,禁止耳、鼻滴药、冲洗,禁止腰穿。
(5)防感冒,保持大便通畅,勿用力屏气排便、咳嗽、擤鼻涕或打喷嚏等。
(6)密切观察有无颅内感染迹象,遵医嘱应用抗生素。
49.急性化脓性腹膜炎临床表现
(1)症状①腹痛:是最主要的症状,持续剧烈疼痛、难以忍受。②恶心、呕吐:多腹膜受刺激所致,呕吐物多胃内容物,伴麻痹性肠梗阻可有胆汁、粪汁。③体温、脉搏的变化:都为升高、加快,但老年人体温可不升高。若脉搏增快体温下降,可能是病情恶化。④感染、中毒症状:寒战、高热、呼快、面色苍白、口唇发绀、肢端冰凉等代酸与休克症状。
(2)体征:①一般喜仰卧位,双下肢屈曲,腹部拒按。②腹部:腹膜刺激征(压痛、反跳痛和肌紧张),腹胀,叩诊鼓音,肠鸣音减弱。胃肠、胆囊穿孔时可呈“板状腹”。胃肠胀气时呈鼓音,腹腔内积浓较多时,移动性浊音阳性。
50.甲状腺癌临床表现
(1)初期:无症状,生长迅速。
(2)晚期:常有压迫喉返神经、气管和食管而出现声嘶、呼吸困难、吞咽困难等;若压迫颈交感神经,可产生Honer综合征(瞳孔缩小、眼睑下垂及眼裂狭小、眼球内陷、患侧额部无汗)。





