一、心肺复苏(CPR)的操作流程(判断、按压、通气比例)
速记口诀:“环境安全先判断,意识呼吸脉搏查,呼救取AED再按压,30比2通气按压,胸廓回弹要记牢”
操作流程:
1.判断环境安全:确认现场无危险(如火灾、触电)
2.评估患者:轻拍患者双肩,呼喊姓名,判断意识;观察胸部起伏,触摸颈动脉搏动(5-10秒),判断呼吸、脉搏
3.呼救与取物:立即拨打120,让他人取AED(自动体外除颤仪)
4.胸外按压:患者仰卧于硬平面,解开衣领、腰带;施救者站在患者一侧,双手交叉重叠(掌根置于胸骨中下段1/3处);用身体重量垂直按压,深度5-6cm,频率100-120次/分,按压后胸廓完全回弹
5.开放气道:用仰头抬颏法(一手掌根压前额,另一手食指、中指抬下颌,使头后仰30°-45°),清除口鼻异物
6.人工呼吸:捏住患者鼻子,口对口密封吹气(见胸廓起伏),每次通气1秒,通气量500-600ml
按压通气比例:30:2(成人、儿童、婴儿通用),持续操作至急救人员到达或患者恢复呼吸、脉搏
二、气道异物梗阻的急救(海姆立克法)
速记口诀:“环境安全先判断,意识呼吸脉搏查,呼救取AED再按压,30比2通气按压,胸廓回弹要记牢”
(1)成人/儿童(>1岁)
清醒患者:施救者站在患者身后,双臂环抱患者上腹;一手握拳(拳眼对准脐上两横指处,避开胸骨剑突);另一手包裹拳头,快速向上向内冲击,反复至异物排出
昏迷患者:患者仰卧,施救者跨坐于患者大腿两侧;用掌根在患者脐上两横指处,快速向上向内冲击,每冲击5次检查异物是否排出,必要时配合开放气道、人工呼吸
婴儿(≤1岁)
清醒婴儿:将婴儿俯卧于施救者前臂,头低脚高;用手掌根部在婴儿背部两肩胛骨之间,快速拍打5次;再将婴儿翻转仰卧,用食指、中指在婴儿胸骨下半部,快速按压5次,反复至异物排出
注意事项
冲击力度适中,避免损伤内脏;异物排出后观察患者呼吸、脉搏,必要时就医
三、除颤仪的使用方法及指征
速记口诀:“室颤无脉室速用,开机贴片分析心律,远离患者再电击,电击后继续CPR”
使用指征:心室颤动、无脉性室性心动过速(患者无意识、无脉搏)
操作方法:
1.开机:打开除颤仪,选择“成人/儿童/婴儿”模式
2.粘贴电极片:将电极片粘贴于患者胸前(前侧位:一片在右上胸壁,一片在左乳头外侧)
3.分析心律:除颤仪自动分析,施救者及他人远离患者
4.电击除颤:仪器提示“建议除颤”时,再次确认无人接触患者,按下“电击”按钮
5.持续CPR:电击后立即恢复胸外按压,无需等待心律分析,按压通气比例30:2
注意事项
电极片粘贴前清洁皮肤(去除汗水、毛发);避免电极片接触水、金属;孕妇、植入式起搏器患者可使用(电极片远离起搏器5cm)
四、过敏性休克的应急处理流程
速记口诀:“停接触过敏原平卧,吸氧肾上腺素皮下注,扩容抗过敏药跟上,监测生命体征不放松”
核心原则:快速识别、立即停药、积极抢救
应急处理:
1.立即停止接触过敏原(如药物、食物、昆虫叮咬)
2.体位:立即让患者平卧,头偏向一侧,保持气道通畅;呼吸困难者取半卧位
3.吸氧:鼻导管或面罩吸氧,严重呼吸困难者建立人工气道
4.注射肾上腺素:首选药物,成人单次0.5mg(1:1000肾上腺素)皮下注射/肌肉注射,必要时5-15分钟重复1次;儿童0.01mg/kg(最大剂量0.5mg)
5.建立静脉通路:输注晶体液(生理盐水、林格氏液),扩容抗休克
6.遵医嘱用药:抗过敏药(异丙嗪、苯海拉明)、糖皮质激素(地塞米松、氢化可的松)、支气管扩张剂(沙丁胺醇)
7.病情观察:监测血压、心率、呼吸、血氧饱和度;观察意识状态、皮肤黏膜颜色(发绀/苍白)、尿量;记录用药时间、剂量及反应
注意事项:
肾上腺素为首选药,若患者心跳骤停,可静脉注射;避免使用血管收缩剂(如去甲肾上腺素),以免加重组织缺氧
五、心跳骤停的识别与急救措施
速记口诀:“意识呼吸脉搏无,呼救取AED按压,30比2通气,持续抢救到医护来”
识别要点:意识丧失(呼之不应)、呼吸停止或喘息样呼吸、颈动脉搏动消失(触摸5-10秒)
急救措施:
1.立即呼救:拨打120,让他人取AED
2.胸外按压:按CPR标准操作,深度5-6cm,频率100-120次/分
3.开放气道:仰头抬颏法,清除口鼻异物
4.人工呼吸:按压通气比例30:2,持续操作
5.AED除颤:若有AED,立即粘贴电极片,按仪器提示操作
注意事项:
施救前确认环境安全;按压时避免用力过猛导致肋骨骨折;未接受专业训练者可仅进行胸外按压
六、呼吸困难的急救护理(吸氧、体位、药物配合)
速记口诀:“半卧端坐吸氧,排痰雾化通气道,对症用药观反应,监测血氧和尿量”
急救护理:
1.体位:半卧位或端坐位,双腿下垂(减轻心脏负荷,利于呼吸)
2.吸氧:鼻导管(轻中度缺氧2-4L/min)、面罩(重度缺氧4-6L/min),必要时高压氧治疗
3.保持气道通畅:拍背排痰、雾化吸入(支气管扩张剂),必要时吸痰
4.药物配合:遵医嘱使用支气管扩张剂(沙丁胺醇)、利尿剂(呋塞米)、糖皮质激素(地塞米松),观察药物不良反应
病情观察:监测呼吸频率、节律、深度;观察血氧饱和度、皮肤发绀情况;记录尿量(判断补液效果)
常见病因处理:
哮喘急性发作:重点使用支气管扩张剂+激素
心力衰竭:重点利尿、扩血管、控制输液速度
七、大出血的止血方法(加压包扎、止血带使用)
速记口诀:“小出血加压包扎,大出血止血带扎近心端,标注时间定时松,避免坏死保肢体”
(1)加压包扎止血
适用场景:小动脉、静脉出血(如伤口渗血、划伤)
操作方法:用无菌纱布覆盖伤口,再用绷带或三角巾加压包扎,力度以出血停止且肢体远端有脉搏为宜
注意事项:包扎后观察肢体颜色、温度(避免包扎过紧导致组织坏死);定期松解(每30分钟松解1分钟)
(2)止血带止血
适用场景:四肢大动脉出血(如砍伤、血管破裂,加压包扎无效时)
操作方法:选择弹性止血带(或布带),结扎于出血部位近心端(距离伤口5-10cm);松紧以出血停止为准,标注结扎时间
注意事项:
每60分钟松解1-2分钟(避免肢体缺血坏死);松解时用手指按压出血点,防止再次大出血;止血带使用时间不宜超过2小时
八、中暑的分型及急救措施(先兆、轻症、重症)
速记口诀:“移阴凉脱外衣,冷水擦拭扇风降温,补盐水防脱水,重症中暑快送医”
(1)分型及表现
先兆中暑:头晕、乏力、出汗多、口渴、恶心(体温<38℃)
轻症中暑:体温>38℃、面色潮红或苍白、心跳加快、头晕加重
重症中暑(热射病):体温>40℃、意识障碍(嗜睡、昏迷)、抽搐、多器官功能衰竭(危及生命)
(2)急救措施
核心原则:快速降温(2小时内将体温降至39℃以下,4小时内降至36.5-37.5℃)
具体操作:
1.移至阴凉通风处,脱外衣
2.物理降温:冷水擦拭全身(重点额头、腋下、腹股沟)、扇风降温;重症中暑者可浸浴在20-25℃冷水中
3.补充液体:清醒者口服淡盐水或含电解质饮料(避免大量饮用白开水);昏迷者静脉输注生理盐水
4.对症处理:抽搐者用安定镇静;呼吸困难者吸氧;监测体温、心率、血压
注意事项:
重症中暑需立即就医;避免使用退烧药(如阿司匹林)
九、低血糖的急救处理(症状识别、补糖方法)
速记口诀:“心慌手抖出汗晕,快速补糖是关键,清醒口服昏迷静推,复测血糖防复发”
症状识别:心慌、手抖、出汗、头晕、饥饿感、意识模糊(血糖<3.9mmol/L)
急救处理:
1.清醒患者:立即补充快速升糖食物(糖果、饼干、葡萄糖水、蜂蜜),15分钟后复测血糖,仍低则重复补充
2.昏迷患者:静脉推注50%葡萄糖注射液20-40ml,或肌内注射胰高血糖素1mg
注意事项:
补糖后观察患者意识恢复情况;糖尿病患者需调整用药剂量(避免再次低血糖);频繁低血糖者需就医查找病因
十、高钾血症的急救措施(心电图表现、药物配合)
速记口诀:“T波高尖是信号,停钾补钙防心律失常,利尿透析排钾,糖加胰岛素移钾”
心电图表现:T波高尖、QT间期缩短、QRS波增宽(严重时出现心室颤动)
急救措施:
1.立即停止摄入钾(含钾食物、药物)
2.对抗钾对心肌的毒性:静脉输注10%葡萄糖酸钙20ml(缓慢推注,5-10分钟)
3.促进钾排泄:
利尿剂(呋塞米20-40mg静脉注射)
阳离子交换树脂(聚苯乙烯磺酸钠口服或保留灌肠)
严重者行血液透析
4.转移细胞内钾:静脉输注5%葡萄糖注射液+胰岛素(比例2-4g葡萄糖:1U胰岛素)
病情观察:监测血钾浓度(正常3.5-5.5mmol/L)、心电图变化;观察肌肉无力、心律失常等症状
十一、脑疝的早期识别与急救护理
速记口诀:“头痛呕吐意识差,瞳孔不等大呼吸变,抬高床头脱水,吸氧镇静快就医”
早期识别:剧烈头痛、喷射性呕吐、意识障碍加重(嗜睡→昏迷)、瞳孔不等大(患侧缩小→散大)、呼吸节律异常(浅快→深慢)
急救护理:
1.体位:床头抬高15-30°,头偏向患侧(避免呕吐物窒息,同时减轻健侧脑组织受压)
2.脱水降颅压:立即静脉输注20%甘露醇250ml(30分钟内输完),或甘油果糖注射液
3.保持气道通畅:吸氧,必要时气管插管、机械通气
4.减少脑耗氧:控制体温(物理降温)、避免躁动(遵医嘱使用镇静剂)
5.病情监测:监测意识、瞳孔、血压、呼吸;记录出入量(保证脱水效果)
注意事项:
避免用力排便、剧烈咳嗽(加重颅内压);立即通知医生,做好手术准备
十二、溺水患者的急救流程(控水、CPR、保暖)
速记口诀:“脱离水源清异物,短时控水后CPR,保暖转运快就医,按压通气不中断”
急救流程:
1.脱离水源:用绝缘物将患者从水中救出(避免施救者溺水)
2.清除口鼻异物:解开衣领、腰带,清除泥沙、杂草等
3.控水:将患者俯卧于施救者膝盖上,头低脚高,按压背部排出肺内积水(时间<1分钟,不可过度控水)
4.心肺复苏:若患者无意识、无呼吸,立即进行CPR(按压通气比例30:2),无需等待控水完成
5.保暖:用干衣物、毛毯包裹患者,避免体温过低(溺水后低体温易致心律失常)
6.就医:持续CPR至急救人员到达,或患者恢复呼吸、脉搏
注意事项:
控水不可作为首要措施,优先进行CPR;避免用手按压腹部控水(易导致胃内容物反流窒息)
十三、电击伤患者的急救措施(脱离电源、创面处理)
速记口诀:“绝缘物脱离电源,CPR抢救心跳停,创面覆盖防感染,补液监测肾功能”
急救措施:
1.脱离电源:立即关闭电源,或用绝缘物(木棍、塑料棒)挑开电线(避免施救者触电)
2.评估病情:检查意识、呼吸、脉搏;若心跳呼吸骤停,立即CPR
3.创面处理:用无菌纱布覆盖烧伤创面(电击伤多为深度烧伤),避免压迫、擦拭;去除坏死组织(专业医护操作)
4.补液治疗:建立静脉通路,输注晶体液(生理盐水、林格氏液),补充血容量(电击伤易致休克)
5.对症处理:疼痛者遵医嘱使用止痛药;预防感染(使用抗生素);监测肾功能(电击伤易致肾损伤)
注意事项:
脱离电源前不可接触患者;观察有无隐匿性损伤(如骨折、内脏出血);记录触电时间、电压
十四、急性心肌梗死的急救流程(休息、吸氧、用药)
速记口诀:“平卧休息吸氧,硝酸甘油止痛,嚼服阿司匹林呼救,监测心电等医护”
急救流程:
1.立即休息:让患者平卧,避免活动(减少心肌耗氧)
2.吸氧:鼻导管吸氧(2-4L/min),维持血氧饱和度≥95%
3.止痛:舌下含服硝酸甘油(1片,5分钟后可重复,最多3片);疼痛不缓解者,遵医嘱肌内注射吗啡(5-10mg)
4.抗血小板:嚼服阿司匹林300mg(无禁忌证者),或氯吡格雷75mg
5.呼救:立即拨打120,记录发病时间
6.病情监测:监测心率、血压、心电图(观察ST段变化);观察有无呼吸困难、心律失常
注意事项:
避免搬动患者(等待急救人员转运);禁用抗凝药(如华法林)未明确诊断前;糖尿病患者避免使用含糖饮料
十五、脑卒中的急救护理(体位、保持气道通畅)
速记口诀:“仰卧头偏侧通气道,吸氧监测血压瞳孔,脑出血脱水控压,脑梗死溶栓快转运”
急救护理:
1.体位:仰卧位,头偏向一侧(避免呕吐物窒息);脑出血患者床头抬高15-30°(减轻脑水肿)
2.保持气道通畅:清除口鼻异物,吸氧(2-4L/min);呼吸困难者气管插管
3.病情监测:监测意识、瞳孔、血压、呼吸;记录发病时间(溶栓治疗关键)
4.对症处理:
脑出血:控制血压(避免过高或过低),遵医嘱使用脱水剂(甘露醇)
脑梗死:遵医嘱使用溶栓药物(发病4.5小时内最佳),避免降压过快
5.转运:用平车转运,避免颠簸;告知接收医院患者病情、发病时间
注意事项:
避免给患者喂水、喂药(防呛咳);禁用镇静剂(掩盖病情)
十六、药物中毒的急救原则(终止接触、促进排泄)
速记口诀:“停接触清毒物,促排泄对症护,留样本助检测,避禁忌防加重”
急救原则:终止接触毒物→清除体内毒物→促进毒物排泄→对症支持治疗
具体措施:
1.终止接触:立即停止服用/接触毒物;皮肤接触者用清水冲洗皮肤;眼部接触者用生理盐水冲洗结膜囊
2.清除毒物:催吐、洗胃、导泻(同“中毒患者的急救护理”)
3.促进排泄:静脉输注晶体液(增加尿量);遵医嘱使用利尿剂(呋塞米);严重者行血液透析/腹膜透析
4.对症治疗:
抽搐者:用安定镇静
呼吸抑制者:吸氧、机械通气
肝肾功能损伤者:保肝、护肾治疗
注意事项:
保留毒物样本(如药物瓶、呕吐物),便于检测;避免使用与毒物作用相反的药物(如有机磷中毒禁用吗啡)
十七、休克的分型及急救护理(扩容、升压、吸氧)
速记口诀:“中凹卧位吸氧,快速扩容升压,病因治疗是关键,监测尿量和血压”
(1)常见分型
低血容量性休克(失血、失液)
感染性休克(严重感染)
过敏性休克(过敏原刺激)
心源性休克(心力衰竭、心肌梗死)
(2)急救护理
核心原则:扩容、纠正酸中毒、血管活性药物、病因治疗
具体措施:
1.体位:中凹卧位(头胸抬高20°,下肢抬高30°),增加回心血量
2.吸氧:鼻导管或面罩吸氧(4-6L/min),维持血氧饱和度≥90%
3.扩容:快速静脉输注晶体液(生理盐水、林格氏液),低血容量性休克需输血
4.血管活性药物:遵医嘱使用升压药(多巴胺、去甲肾上腺素),维持血压≥90/60mmHg
5.病因治疗:失血者止血,感染性休克者使用抗生素,过敏性休克者用肾上腺素
病情监测:监测血压、心率、尿量(≥30ml/h提示扩容有效)、中心静脉压
十八、烧伤的急救“冲、脱、泡、盖、送”原则
速记口诀:“冷水冲十五到三十分,脱衣剪开创面泡,无菌纱布覆盖好,快速送医别耽误”
具体操作:
1.冲:立即用流动的冷水冲洗创面15-30分钟(水温15-25℃,避免冰水),降低皮温、减轻损伤
2.脱:小心脱去污染衣物,必要时用剪刀剪开(避免撕扯创面皮肤)
3.泡:大面积烧伤(Ⅱ度及以上)可将创面浸泡在冷水中10-15分钟(小面积烧伤可省略)
4.盖:用无菌纱布、干净毛巾覆盖创面(避免感染),不可涂抹牙膏、酱油等(影响医生判断)
5.送:立即送往烧伤科医院,转运途中注意保暖、避免创面受压
注意事项:
Ⅰ度烧伤(皮肤发红、无水泡)可自行处理;Ⅱ度及以上烧伤需专业治疗;化学烧伤需用对应中和剂冲洗(如酸烧伤用碳酸氢钠溶液,碱烧伤用醋酸溶液)
十九、急腹症患者的护理(禁食、禁饮、病情观察)
速记口诀:“禁食禁饮禁止痛,禁灌肠禁热敷,半卧位观腹痛,补液对症快就医”
护理原则:禁食、禁饮、禁用止痛药、禁灌肠、禁热敷(避免掩盖病情)
具体护理:
1.体位:半卧位或屈膝卧位(减轻腹痛)
2.病情观察:监测体温、血压、心率;观察腹痛部位、性质、持续时间;记录呕吐物、粪便的颜色、量、性状(如黑便提示上消化道出血,血便提示下消化道出血)
3.禁食禁饮:避免食物刺激胃肠道,加重病情;必要时胃肠减压(插入胃管,吸出胃内容物)
4.补液护理:建立静脉通路,输注晶体液(生理盐水、林格氏液),维持水、电解质平衡
5.对症处理:腹痛剧烈者遵医嘱使用解痉药(如山莨菪碱),避免使用吗啡类止痛药(掩盖病情)
注意事项:
避免搬动患者(尤其是怀疑内脏破裂者);立即通知医生,做好手术准备
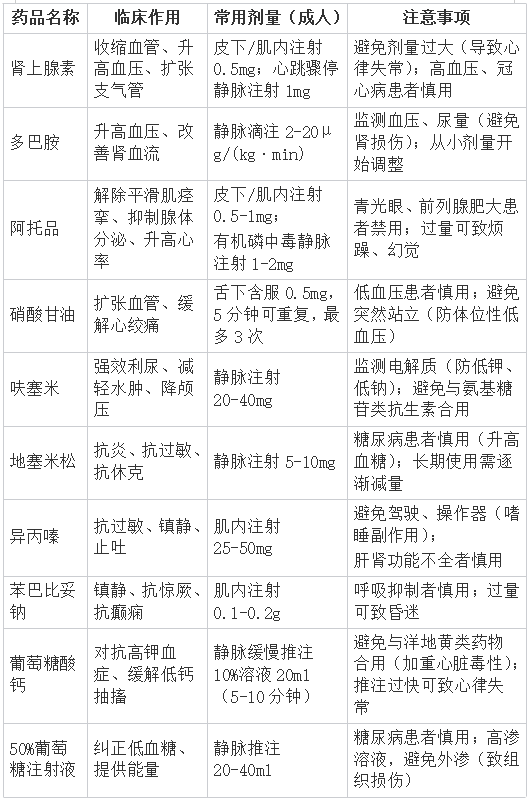
二十、急救药品的作用与使用(肾上腺素、多巴胺等)
速记口诀:“肾上腺素救休克,多巴胺升压护肾,硝酸甘油缓解心绞痛,呋塞米利尿降颅压,葡萄糖酸钙抗高钾”